「小児脳神経外科」専門診療のご案内
小児脳神経外科では,本来,新生児期から成人期を迎えるまでの患者さんが治療対象となります。ただ最近では,小児期に脳神経外科で治療を受けたことのある成人患者さんも増えており,小児から成人への移行期医療の重要性も増しております。移行期症例についても対応いたします。当教室では他科の医師と協力し、検査および治療、また手術後の管理を行い、患者さんに貢献させていただいております。治療方針などお困りでありましたらいつでもご相談ください。
診療案内
研究案内
対象疾患
1.先天性疾患
1.1 二分脊椎
脊髄髄膜瘤に代表される顕在性(背部の皮膚が欠損し脊髄が開放されている)のものと脊髄脂肪腫に代表される潜在性(顕在性のものとは異なり皮膚に覆われている)のものに分かれます。
1.1.1 脊髄髄膜瘤
脳が頭蓋骨と頭皮に覆われて外界に開放されていないように,脊髄も本来外界に開放されていません。しかし,脊髄髄膜瘤では,生まれた時に腰仙骨部の皮膚が欠損し,腫瘤と脊髄の露出を認め,脊髄が外界に開放された状態となっています。脊髄髄膜瘤を放置すると髄液が漏れている部分から髄膜炎を起こすため、生まれて間もない段階で皮膚を閉じる修復手術を行います。水頭症も併発している場合は,リザーバー留置術や脳室腹腔シャント術にて対応します。
1.1.2 脊髄脂肪腫
腰仙骨部の皮膚の異常所見や腫瘤による膨らみで発見されます。脂肪腫によって脊髄が引っ張られた状態になっています。発見時,全く無症状の場合もありますし,下肢の症状や排尿障害などを認めるものもあります。手術によって脂肪腫をできるだけ減量し,脊髄を周囲から自由にする係留解除術を行います。
1.2 くも膜のう胞
顕微鏡もしくは内視鏡を用いて,手術でのう胞を開窓し,周囲の脳槽と交通をつける手術,もしくは,のう胞と腹腔のシャント手術を行います。
小さなくも膜のう胞であれば,手術加療は不要ですが,中等度以上のものであれば,手術加療について検討します。
乳幼児期であれば,本来,脳も大きくなろうとする発達過程にあります。そのため,のう胞を開窓することで,術前,くも膜のう胞によって占拠されたスペースが,術後経過の中で次第に脳に置き換わっていく可能性も高いとされます。
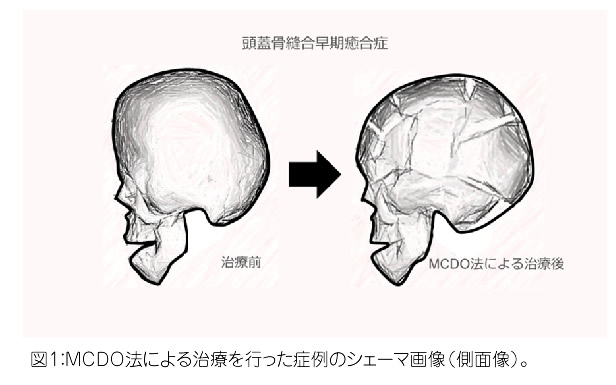
1.3 頭蓋骨縫合早期癒合症
アペール症候群やクルーゾン病に代表される症候群性の頭蓋骨縫合早期癒合症と非症候群性のものに大別されます。特に症候群性のものでは,複数回の手術を必要とすることが多く,将来にわたる段階的な治療計画を立てる必要があります。一期的な頭蓋形成術(手術場で治療が完結する)と骨延長術(手術場では延長器を設置し,術後に病棟で骨延長を行う)が代表的な手術術式になります。骨延長についても,治療時期に応じて後方延長術,MCDO法(図1)といったものを使い分けることで,頭蓋容積の確保と形態学的な改善を両立できるよう目指しております。
2.水頭症
頭の中に脳のお水である髄液が過剰に貯留した状態です。水頭症に対する治療のgold standardは脳室腹腔シャントに代表されるシャント手術ではありますが,内視鏡を用いた第3脳室底開窓術(ETV)も対応可能です。年齢,水頭症の原因などを考慮して,術式を選択しています。
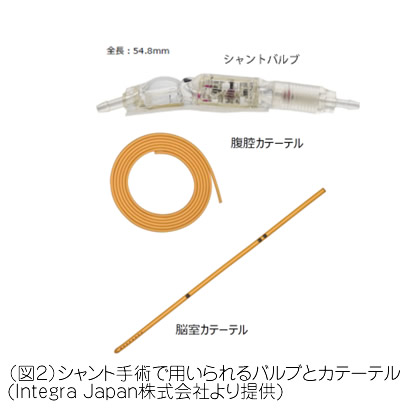 2.1 脳室腹腔シャント
2.1 脳室腹腔シャント
VP shuntと呼ばれるものです。脳室の髄液を皮下に埋め込んだカテーテルを通して腹腔内へ持続的に流す方法です。脳室側のカテーテルと腹腔側のカテーテルの間にバルブを挟む形で,脳室から腹腔まで髄液の流れ道を作ります。髄液排出の流量はバルブにて調整します(図2)。
2.2 第3脳室底開窓術 ETV
髄液の通り道が解剖学的に狭い場合や脳腫瘍によって髄液の通り道が閉塞している場合に,神経内視鏡を使用して本来の髄液の流れと別の髄液の流れをつくる術式です(図3)。
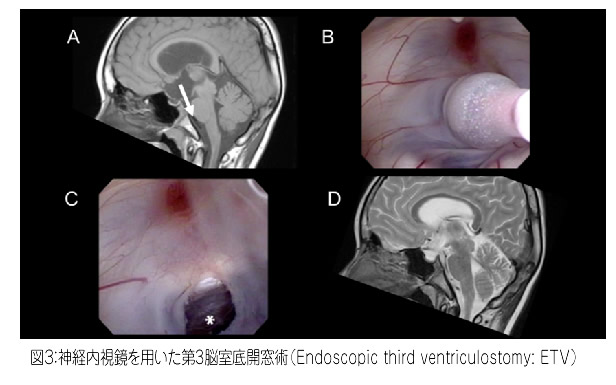
A ETV術前。白矢印の部位を内視鏡を用いて開窓する。
B 第3脳室底の開窓部をバルーンにて広げている。
C 開窓後,奥に脳幹前面のスペースが見える。*が開窓部。
D ETV術後。脳室は軽度縮小し,開窓部を通した髄液の流れがflow voidの形で確認できる。
新NS Now13 脳室を征服する(メジカルビュー社)より許可を得て引用改変
3. 小児脳腫瘍
小児の脳腫瘍の加療においては,腫瘍に対する治療に加え,同時に水頭症を合併している場合はそれに対する加療も必要となります。組織学的にも,良性のもの,悪性のもの様々であり,予後も異なります。そのため,腫瘍摘出に加え,化学療法と放射線治療を追加する集学的な治療が必要となることも多いです(図4)。また,腫瘍のタイプによっては,腫瘍を本格的に摘出するのではなく,内視鏡を用いて生検術を行ったのちに,治療の主体として化学療法と放射線治療を行うものもあります(図5)。小児科や放射線科との密な連携が重要となります。
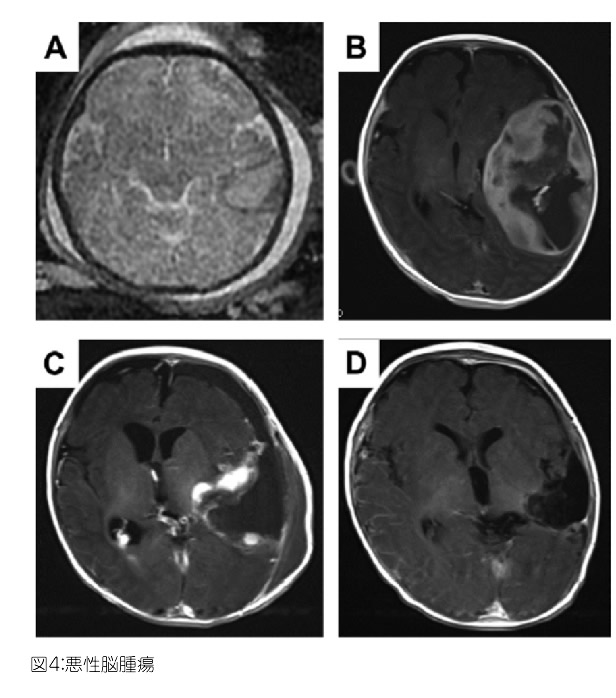
A 胎児MR:エコーで異常を指摘され,撮影された。左側頭部(画面右)に腫瘤性病変を認める。
B 術前MR:出生後に撮影された頭部MRで腫瘍の増大を認め,手術となった。
C 術後MR:左側頭部の腫瘍の多くは切除された。病理所見は悪性だったため,残存腫瘍に対して,化学療法・放射線治療を実施した。
D 化学療法・放射線治療後MR:明らかな造影病変を認めない。
World Neurosurgery(Elsevier社)より許可を得て転載
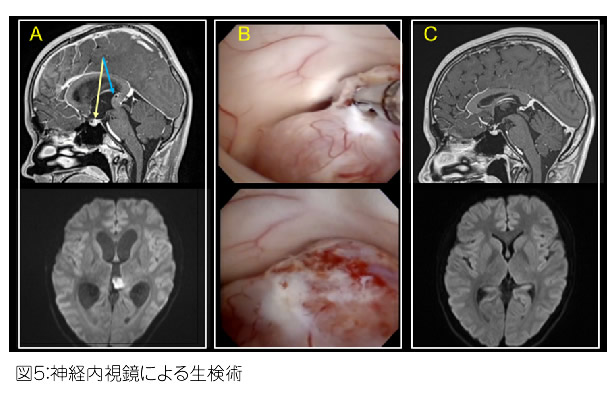
A 術前MR:松果体部(青矢印)の病変だけでなく, 下垂体のstalk(黄矢印)にも腫大を認め,Germ cell tumorが疑われた。
B 内視鏡生検術・術中写真
C 放射線・化学療法後MR:病理診断はGerminomaであり,術後に化学療法と放射線治療を実施した。病変は消退し, stalkの腫大も消失した。
神経内視鏡治療スタート & スタンダード(メジカルビュー社)より許可を得て引用改変
4. 移行期医療
医学の進歩に伴い,小児期に脳神経外科で治療を受けたことのある若年成人患者さんも増えています。たとえば,脳室腹腔シャントが入った方の妊娠出産にあたっては,関係各科との事前の調整が重要です。いざ妊娠が判明してからだと,十分に検査ができませんので,子供を設けることを考えた段階で受診されることをお勧めします。
5. 頭蓋形状誘導ヘルメット療法(自由診療)
病的頭蓋変形がなく、位置的頭蓋変形症と診断された赤ちゃんを対象に、一定期間(当院では最大6か月)ヘルメットを装着することにより、頭蓋の外からよりきれいな頭蓋形状を目指す治療法です。赤ちゃんの骨の柔らかさを利用した治療法になるので、ヘルメットをお考えであれば、生後6か月までに治療を開 始することを推奨いたします。
