放射線腫瘍学
放射線 腫瘍 学教室 / 放射線診断学教室
教授ご挨拶
放射線腫瘍学教室は、がんの放射線治療を中心に診療・研究・教育を実施しています。放射線治療は三大がん治療のひとつであり、早期癌から進行癌まで、症状緩和から根治治療まで、がん治療のあらゆる段階に重要な役割を担っています。
位置精度を高める物理学的アプローチや増感効果を狙った生物学的アプローチなど、幅広い研究が可能です。近年の技術的進歩により、強度変調放射線治療(IMRT)や定位放射線治療(SRT)などの高精度治療が急速に普及しています。
また、ホウ素中性子補足療法(BNCT)は診療・研究両面における今後の発展が期待されています。これらの最先端の治療・研究に的確に対応するため、次世代を担う専門医の育成、医学物理士の配備などにも力を入れています。

放射線腫瘍学教室
二瓶 圭二 教授
| 平成6年 | 京都大学医学部 卒業 |
|---|---|
| 京都大学医学部附属病院 研修医(放射線科・核医学科) | |
| 平成7年 | 日本赤十字社和歌山医療センター 放射線科 研修医 |
| 平成8年 | 同 医員 |
| 平成10年 | 京都大学大学院入学 |
| 平成11年 | 国立がんセンター東病院 放射線部放射線治療室 医員 |
| 平成17年 | 同 臨床開発センター 粒子線医学開発部 照射技術開発室 医員 |
| 平成18年 | 京都大学医学博士 |
| 平成22年 | 国立がん研究センター東病院(名称変更)放射線治療科 医員 |
| 同 放射線治療科 陽子線医長 | |
| 平成23年 | がん・感染症センター都立駒込病院 放射線診療科治療部 医長 |
| 令和元年 | 大阪医科大学 放射線腫瘍学教室 教授 |
放射線腫瘍科の診療について

日本では二人に一人ががんに罹患して三人に一人ががんで亡くなる時代となりました。
そのがん治療の3本柱として、手術、化学療法、放射線治療が挙げられ、放射線治療は他のふたつと比較して体への侵襲が少なく、人にやさしい治療法と言えます。
「放射線」は、目に見えず、体にあたっても何も感じませんが、体の表面や奥にある病気を治すことができます。また放射線治療の技術革新も目覚しく、IMRTや永久刺入治療などの言葉を耳にしたことのある方も多いのではないでしょうか。
当科では、一般に広く行われている外照射以外に、強度変調放射線治療(IMRT: Intensity Modulated Radiation Therapy)や定位放射線治療(SRT: Stereotactic Radio Therapy)などの高精度放射線治療や、腔内照射、組織内照射などの最新技術を駆使した治療を行っています。
2019年度に新規に放射線治療を受けられた方は900名近くで、近年経時的に増加しています。
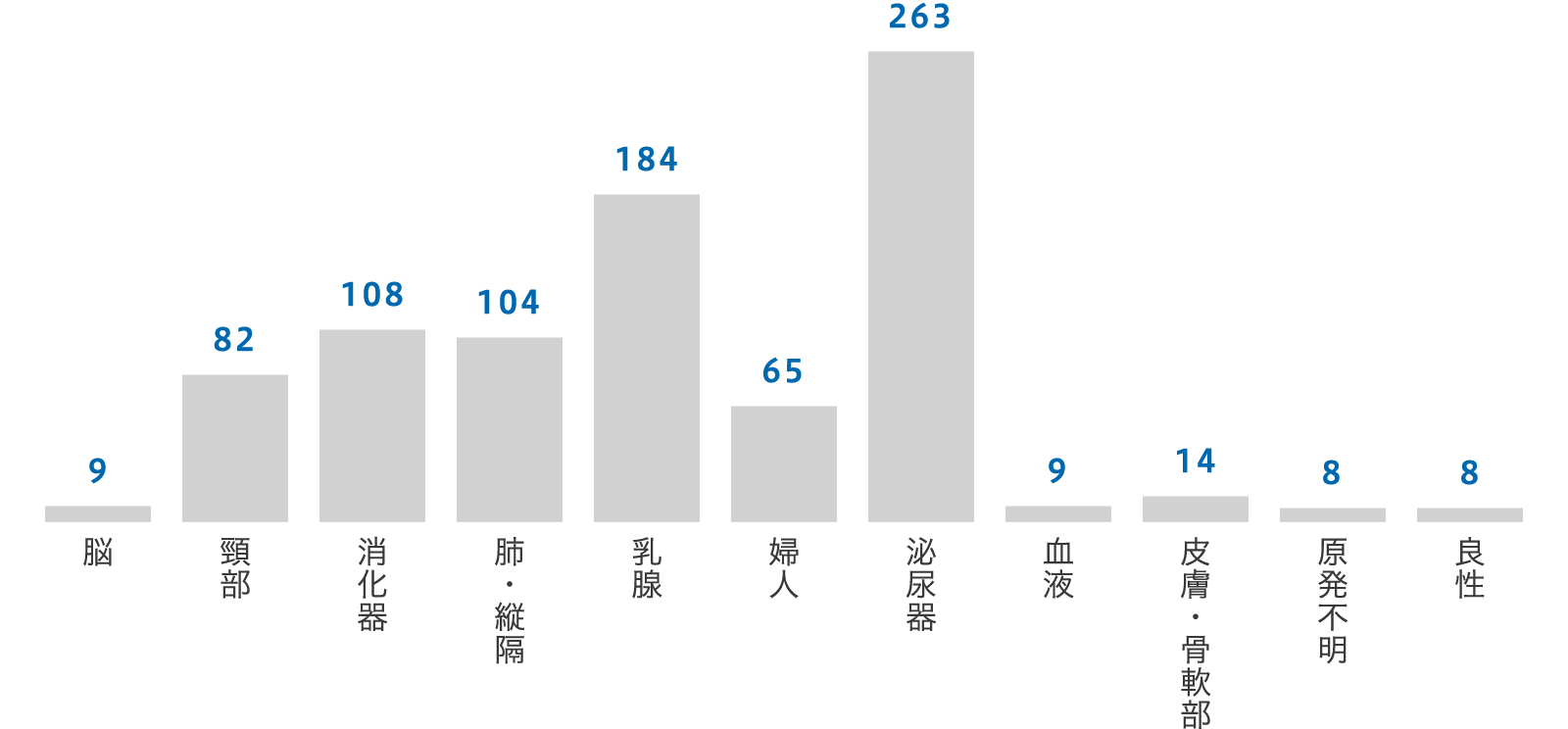
治療の対象となる疾患として、肺がん、乳がん、前立腺がんをはじめとする悪性腫瘍のほとんどすべてを網羅しています。またケロイドや甲状腺眼症等の良性疾患に対する治療にも対応しています。
部位別の新規治療件数(2019年度)
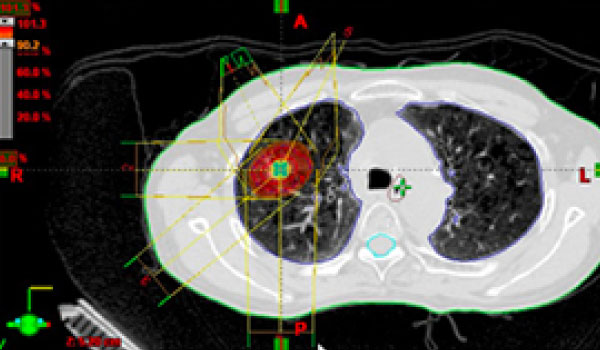
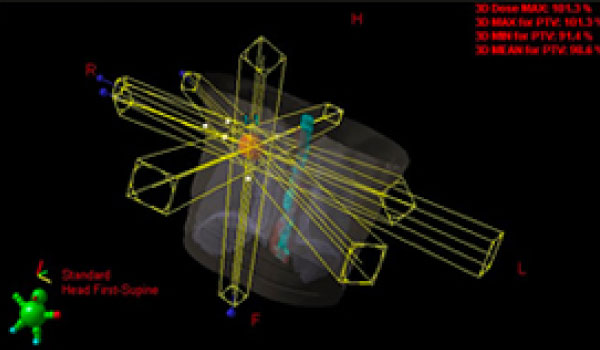
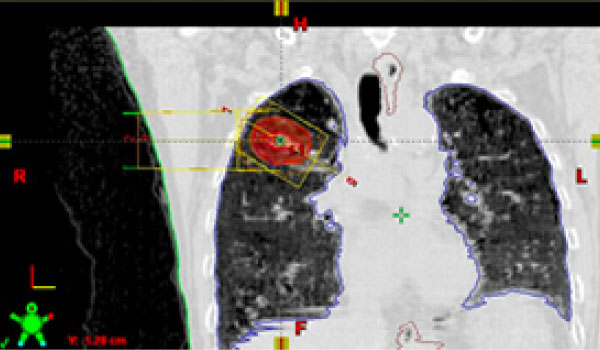
体幹部定位放射線治療
(SBRT:stereotactic body radiation therapy)
体幹部定位放射線治療とは、様々な方向(通常は6~8方向)から放射線を当てることによって、がんだけにたくさんの放射線を集中させる方法です。良い適応となるのは腫瘍が5cm以下、リンパ節転移がない早期の肺がんです。また条件が合えば再発や転移にも行うこともあります。
現時点で早期肺がんに対する標準治療は外科的切除です。しかし超高齢化社会である日本において、体力や合併症(肺や心臓などの病気)などの理由で手術に耐えられない方が増えると思われます。
また、手術を受けたくない方もいらっしゃいます。このような場合は放射線治療が選択されることが多いです。定位照射線治療が確立する以前の照射法(通常照射と呼びます)では、当てたくない部位にもたくさんの放射線が照射されるため、がんに十分な線量を照射することが難しく、外科的切除よりも悪い治療成績でした。
高精度放射線治療装置(リニアック)Varian
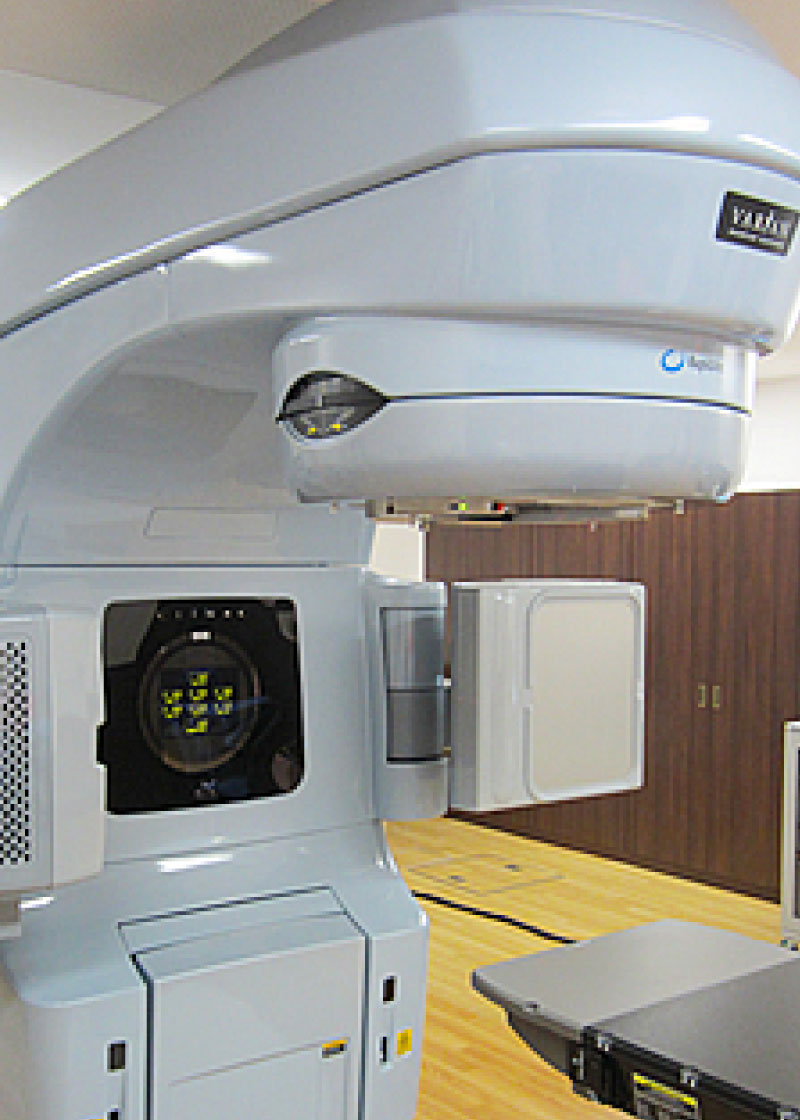
しかし、定位放射線治療の研究が進み、外科的切除に近い治療成績が報告されています。副作用は軽いものが多く、外来通院にて治療可能です。早期肺がんに対する定位放射線治療は、30年ほど前から日本で研究開発が推進され、世界をリードしてきました。日本で実施された多施設共同臨床試験の結果、手術ができない方の治療法のひとつとして確立されています。
定位放射線治療は、早期の肺がんのほか、肝臓がんや腎がん、また近年では前立腺がんや脊椎転移に対しても保険診療が可能となっており、適応拡大されています。
部位別の新規治療件数(2019年度)
| 臨床試験 | 線量 | 症例数 | 年齢 | 3年全生存 | 局所制御 | |
|---|---|---|---|---|---|---|
| 手術 不能例 |
Nordic Study |
45 Gy (15 Gy×3回) |
57 | 75 (59 – 87) |
60% | 92% |
| RTOG 0236 |
60 Gy (20 Gy×3回) |
55 | 72 (48 – 89) |
56% | 98% | |
| Nordic Study |
45 Gy (15 Gy×3回) |
57 | 75 (59 – 87) |
60% | 92% | |
| 手術 可能例 |
RTOG 0236 |
60 Gy (20 Gy×3回) |
55 | 72 (48 – 89) |
56% | 98% |
| Nordic Study |
45 Gy (15 Gy×3回) |
57 | 75 (59 – 87) |
60% | 92% |
強度変調放射線治療
(IMRT:intensity-modulated radiation therapy)
放射線治療は、二次元から三次元に発展し、より過不足のない治療が可能となりました。さらに、IMRTでは専用のコンピュータを駆使することにより、不整形な腫瘍に適した放射線治療を行うことが可能な高精度の照射方法です。腫瘍だけに放射線を集中し、周囲の正常組織への照射を減らすことができるため、治療効果を高め、副作用を減らすことが可能になります。 当院では前立腺がんや頭頸部がん、転移性腫瘍など年間150例以上の患者さんに行っています。
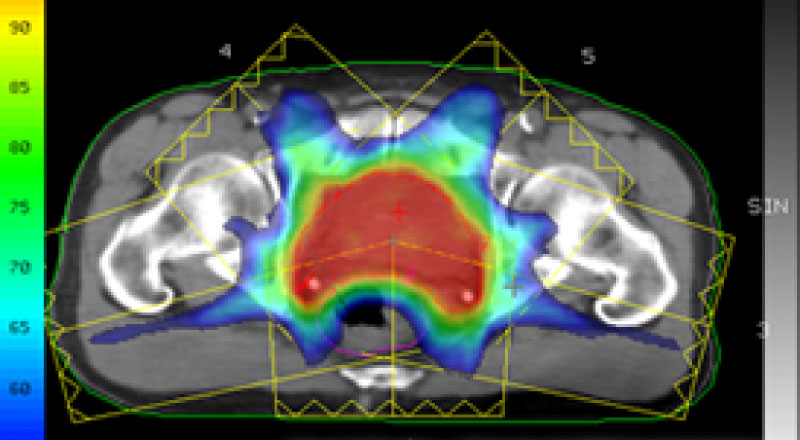
前立腺がんへ強度変調放射線治療
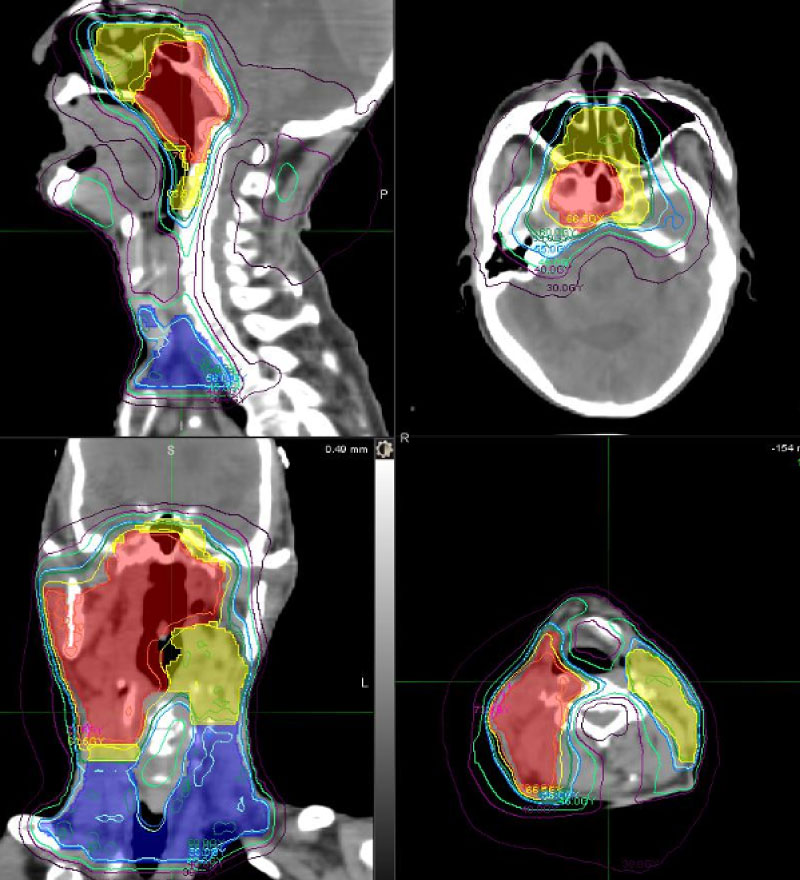
頭頸部がんのIMRT線量分布図
高線量率小線源治療
イリジウム192を線源とするマイクロセレクトロンという日本では最も普及している装置が備わっています。この装置を用いて子宮がん・膣がんなどに対する腔内照射をおこなっています。特に子宮頸がんにおいては、腔内照射と外照射の併用治療が標準治療として確立された重要な治療法です。
低線量率小線源治療
前立腺がんの組織内照射専用装置で米粒大のヨード125線源を前立腺に永久に埋め込んで照射する装置です。主として低リスクの前立腺がんの治療に用います。また、Space OAR ハイドロゲルを導入し、直腸に当たる放射線の量を減少、より安全に放射線治療をおこなっています。
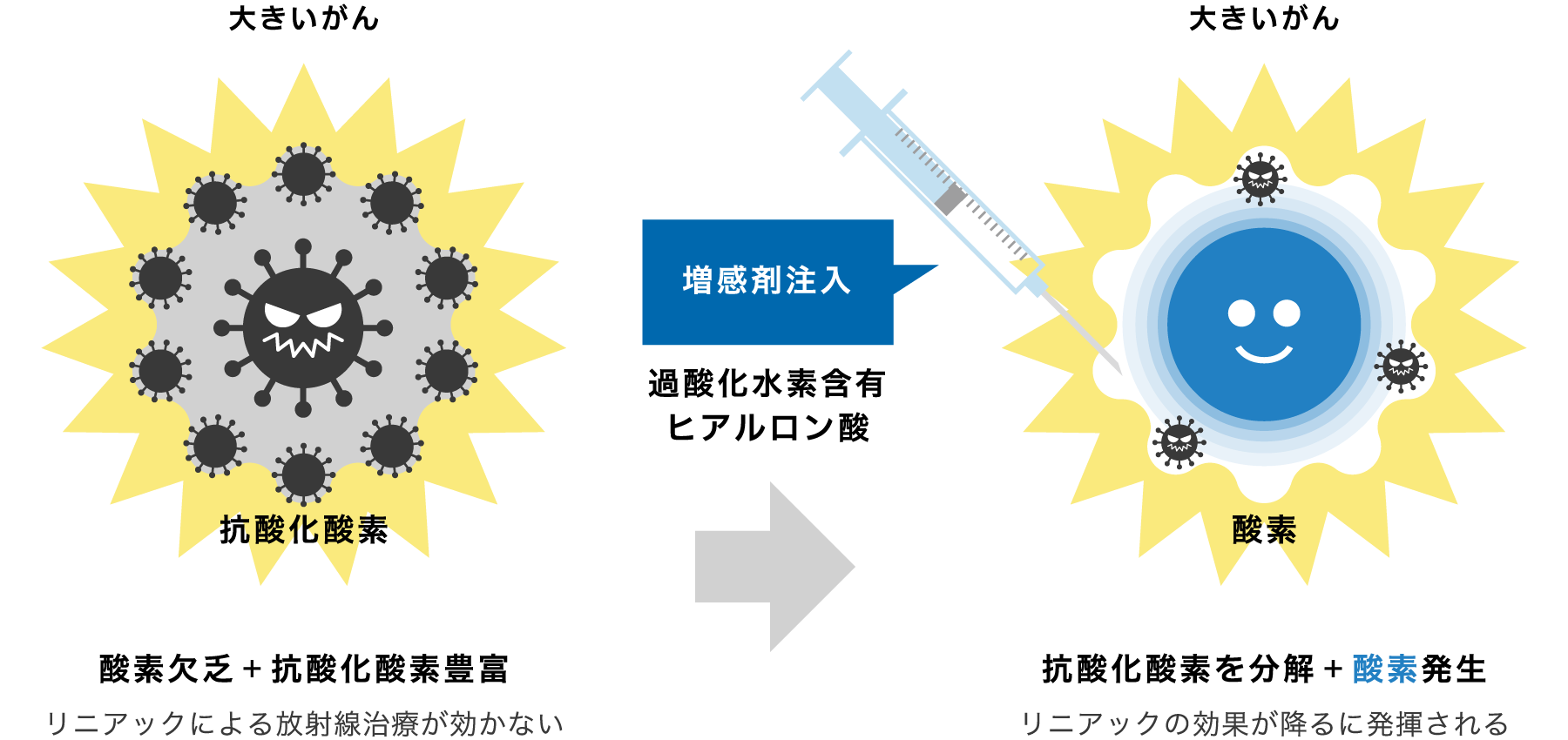
酵素標的・増感放射線療法
(KORTUC:コータック)
大阪医科大学でもコータック治療を実施しています。コータックにより種々の局所進行悪性腫瘍に対する放射線治療の効果を飛躍的に高めることができます。平成22年5月に倫理委員会の承認を得て、現在、全身の様々ながん250例以上に施行し、国内トップクラスの治療実績があります。主に乳がんを対象としていますが、コータックの適応については御相談下さい。
新しい酵素標的・増感放射線療法も概要
前立腺がんに対する放射線治療
前立腺がんに対する治療は、大きく放射線療法と手術療法に分けられます。当院では根治療法として強度変調放射線治療(IMRT)と永久刺入組織内照射(低線量率;ヨード-125)が実施可能で、患者様の病態や希望に合わせて最も適切な治療を行っています。
乳がん温存療法にて短期照射法が選べます
乳がんに対する温存術後の放射線治療はカナダ・ブリティッシュ コロンビア方式を採用しています。通常5-6週間(25-30回)かかるところを約3-4週間(16-19回)と短期間で行えます。当院では9割以上の患者様が短期照射法を選択されています。
ホウ素中性子捕捉療法
(BNCT:boron neutron capture therapy)
BNCTは、ホウ素原子(10B)と中性子との核反応を利用して、がん細胞を内部から選択的に破壊・死滅させる画期的な治療法です。その研究、診療は、関西の研究者が中心となって30年以上にわたり世界をリードしてきました。2018年6月に大阪医科大学は、研究、診療の拠点として関西BNCT共同医療センターを開院しました。研究、治験の段階を経て、2020年6月に、局所進行または再発頭頸部がんに対して保険診療が始まりました。詳細は関西BNCT共同医療センターのホームページをご覧ください。