調査結果Study results
調査結果の概要
JPOS研究は1996年のベースライン研究の後、JPOSコホート研究として、ベースライン研究の参加者を対象として、1999年、2002年、2006年、2011/12年、2015/2016年の追跡調査を実施しました。現在、論文として出版できているデータは2011/12年の15年次追跡調査の一部までですが、15年次調査結果はもちろん、20年次調査の結果もまとまり次第、順次、公表する予定です。
ベースライン研究の結果へ Jump
追跡研究の結果へ Jump
ベースライン研究の結果
日本人女性の骨密度の標準値と骨粗鬆症診断のためのカットオフ値を設定しました。
対象者として無作為抽出された4550人の内、3985人(87.6%)が受診し、骨代謝に影響のある疾患や薬剤曝露のない者3465人を分析し、腰椎、大腿骨近位部、橈骨の骨密度の年齢階級別標準値を報告しました。この対象者から20歳から44歳の若年成人1400人から基準となる骨密度値を求め、これから骨粗鬆症の診断に必要なカットオフ値を設定しました。腰椎では0.722 g/cm2、大腿骨近位部では0.620 g/cm2、橈骨遠位1/3では0.529 g/cm2となりました。これを用いて診断した骨粗鬆症の有病率は、50歳から79歳の対象者で、腰椎では27.6%、大腿骨近位部では13.5%、橈骨では35.4%となりました。現在の診断基準では、同じ人でも部位によって骨粗鬆症と診断されたり、されなかったりすることがわかりました。
詳しくは こちら
日本人女性における骨代謝マーカーの標準値を報告しました。
JPOS研究対象地域から5地域を選んで、各種の骨代謝マーカーを測定しました。測定対象となったのは、骨代謝に影響のある疾患や薬剤曝露のない者2535人です。骨形成マーカーとして血清オステオカルシン(OC)、骨型アルカリフォスファターゼ(BAP)、骨吸収マーカーとして尿中クロスラップス(CTX)、デオキシピリジノリン(DPD)、ピリジノリン(PyD)を測定し、年齢階級別の平均値を報告しました。いずれも30-44歳で最低値となり、閉経後は大きく上昇しました。従来は、高齢になると骨代謝回転は低下すると言われていましたが、そのようなことはなく、高齢でも高代謝回転であることがわかりました。
詳しくは こちら
大腿骨近位部構造解析指標の年齢別標準値を報告しました。
JPOS研究対象から4地域の受診者の大腿骨近位部骨密度の測定画像を大腿骨近位部構造解析ソフトウェア(Hip Structure Analysis (HSA))で再解析し、構造特性指標を計算し、その年齢階級別の標準値を報告しました。骨は骨密度が同じでも、形態によって強度が変わります。今後は密度だけでなく、構造強度を含めて骨折リスクの評価をするべきと考えます。
詳しくは こちら
日本人女性における海綿骨の微細構造指標Trabecular Bone Score (TBS)の標準値を報告しました。
JPOS研究の全対象者の腰椎の骨密度測定画像を専用ソフトウェアで再解析し、海綿骨微細構造指標 Trabecular bone socre (TBS) を求め、日本人女性の年齢別標準値を報告しました。TBSの値が低いほど、海綿骨は粗になり、微細構造の劣化が進んでいることがわかります。この報告により患者さんのTBS値が日本人の標準と比べてどの程度低いのかがわかるようになり、骨粗鬆症の診療に役立ちます。また、日本人女性のTBSは白人女性のそれよりも低く、閉経直後の低下が大きいが、高齢期の低下は少ないというような民族差があることも明らかになりました。
詳しくは こちら
JPOS研究から提案した上記の海綿骨指数(TBS)の値に誤りがあり、修正しました。
JPOS研究の初回調査で撮影した腰椎骨密度用の画像を再解析し、海綿骨指数(Trabecular bone score, TBS)を求め、日本人女性の標準値として提案し、国際雑誌Osteoporosis Internationalに掲載されていました。ところが、その値に誤りがあることが判明し、修正版を同じ雑誌に掲載しました。TBSの計算は共同研究機関のMedImaps社で行われたのですが、その過程で機種間の校正の一部を欠落させるミスが起こったのでした。そのため、本来の値より0.177低い値を報告してしまいました。しかし、一律に0.177を足せば正しい値になりますので、年齢や骨密度との相関などに変化はありませんでした。今後はこのような誤りを犯さぬよう、最新の注意と管理体制で臨みたいと思います。
詳しくは こちら
転写因子PPARγ遺伝子の多型が有経者の骨密度に影響する可能性を報告しました。
骨を作る骨芽細胞の分化に影響する可能性のある転写因子PPARγの遺伝子多型の骨密度への影響を検討したところ、有経者では、TT型あるいはTC型に比べてCC型で骨密度が高い傾向にありましたが、閉経者ではこのような傾向は見られませんでした。PPARγ遺伝子多型は比較的若いころに作用し、ピークボーンマス(最大骨量)の形成に影響するかも知れません。
詳しくは こちら
喫煙は有経者の腰椎骨密度を低下させる可能性が認められました。
ベースライン研究の受診者の内、有経者では、これまでに喫煙したことのある人の腰椎骨密度は非喫煙者のそれよりも有意に低いことが明らかになりました。この傾向は年齢、身長、体重を調整しても認められました。ただし、大腿骨や前腕骨ではこのような傾向は見られませんでした。
詳しくは こちら
アームスパンの測定で椎体変形の有無のスクリーニングが改善されました。
椎体の変形の診断にはレントゲン撮影が必要ですが、それをレントゲン撮影なしで、スクリーニングする方法を検討しました。多重ロジスティック回帰分析を用いると、年齢、身長、体重、大腿骨近位部骨密度を用いたスクリーニングモデルにアームスパン(指極:両腕を左右に開いた時の指先から指先までの距離)を加えることで、診断能が改善することを見出しました。
詳しくは こちら
追跡研究の結果
50-54歳の時点で10年後に骨粗鬆症になる人を予測する骨密度の基準値を提案し、国際誌Menopauseに掲載されました。
もし10年後に骨粗鬆症になることがわかれば、それまでに十分な予防策を講じて骨粗鬆症にならないようにすることができます。 そこで、私たちはJPOS研究の2006年の参加者の内、50-54歳の女性の腰椎と大腿骨近位部の骨密度から10年後(2016年)に骨粗鬆症になる人を特定できるかどうかを検討しました。
その結果、骨粗鬆症の日本基準では0.834g/cm2(世界基準では0.867g/cm2)より低い場合に10年後に骨粗鬆症になっていることが、感度100%、特異度91%で予測でき、この基準は、2002年の 骨密度から2011年の骨粗鬆症を予測する場合でも感度92%、特異度87%で、精度はよく保たれていました。骨密度は現在の骨粗鬆症を診断するだけでなく、10年後の骨粗鬆症を予測できることが示されました。
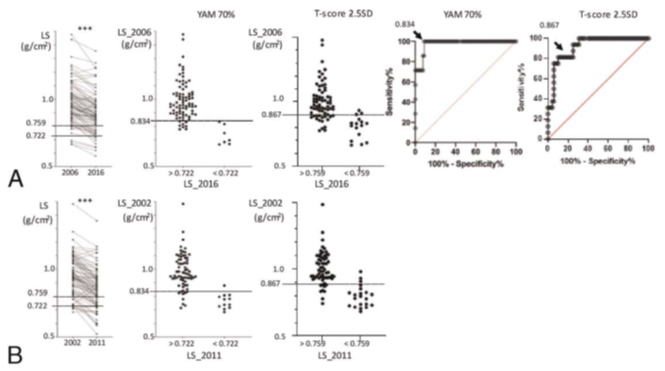
この論文の内容はこちらからご覧になれます。 【詳しくはこちら】
新しい大腿骨頸部の骨強度指標は、従来型の骨密度よりも大腿骨近位部骨折のリスクを正しく表していることを、国際学術雑誌 Osteoporosis International に報告しました。
用いた骨強度指標はスペインの会社と共同研究している3D-Shaperというソフトウェアによるものです。通常の骨密度画像は2次元の画像ですが、これを定量的CTの画像データベースから作成した
3次元モデルに当てはめて3次元に再構成し、その3次元モデルを使って、大腿骨近位部の様々な部位の体積骨密度や構造強度指標を計算するものです。
この指標をJPOS研究の初回の大腿骨近位部骨密度画像から計算し、その後20年間に発生した大腿骨近位部骨折を予知できるかどうかを、従来型の骨密度と比較しました。結果は下の図です。この図はROC曲線といって、左上角に近い曲線を描く検査がよい検査であることを示します。図では青が従来型の骨密度、赤が新しい指標で大腿骨頸部海綿骨体積骨密度というものです。赤の方が左上角に近いのでよい検査であることがわかります。
この検査を用いることで、骨粗鬆症診療の質を上げることになると期待されます。
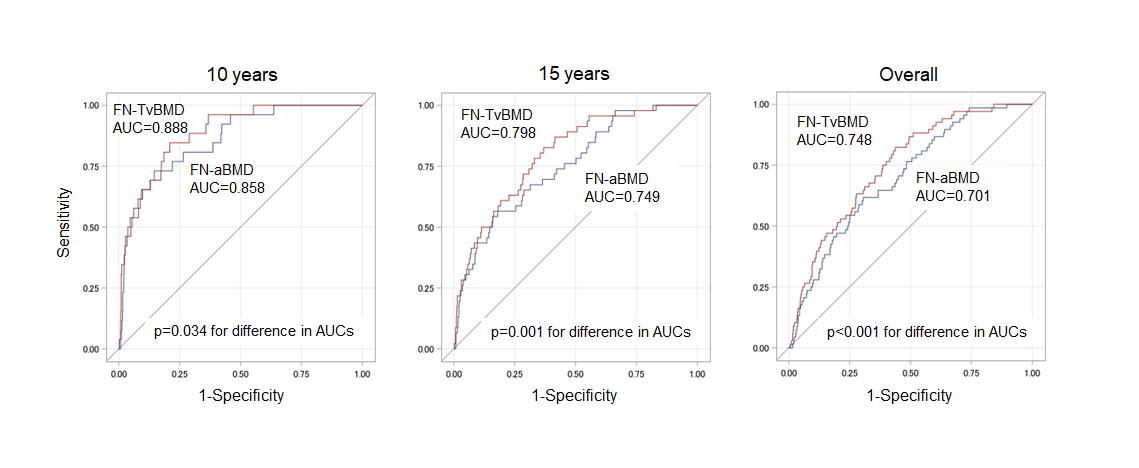
詳しくは こちら
納豆を習慣的に摂取している人では骨折のリスクが低いことを報告した論文が、国際学術雑誌Journal of Nutritionに掲載されました。
JPOS研究の初回調査を受診した45歳以上の女性1417人を15年間追跡し、その間に発生した骨粗鬆症性骨折を把握しました。そこで、初回調査時の納豆の摂取状況と骨折の発生リスクの関係を調べました。 納豆を1週間に1パック未満しか食べない人の骨折発生率を1とした時、1−6パック食べる人の骨折率は0.72、7パック以上食べる人の骨折率は0.51と有意に低下していました。 この傾向は年齢、体格、骨密度などを調整しても同様に認められました。また、この傾向は納豆以外の大豆食品では認められませんでした。 この結果には、納豆に含まれ、 他の大豆製品に含まれないビタミンKが関与しているものと考えられます。
詳しくは こちら
低骨密度や骨折があると頸動脈エコーで見た動脈硬化が進展しやすいことがわかり、国際雑誌Maturitasに掲載されました。
JPOS研究でも、骨粗鬆症と動脈硬化の関連は指摘していました。その一つは低骨密度や骨折があると、頸動脈エコーでみた動脈の壁の厚さが厚くなるという結果でした。 今回はそれに加えて、血管壁の局所的な肥厚である頸動脈プラークが、低骨密度や骨折があると、生じやすいことを10年間の追跡で示しました。 この結果から骨粗鬆症と動脈硬化はまったく異なる疾患ではありますが、その発生機序の一部に共通の部分があるかもしれないと考えられます。 もしこの部分に介入できれば、骨粗鬆症と動脈硬化を同時に予防する画期的な対策が発見できるかも知れないと、夢の膨らむ結果です。この結果は、国際雑誌 Maturitasに掲載されました。
詳しくは こちら
握力が弱いと前腕と椎体の骨折が起こりやすくなることがわかり、国際雑誌Maturitasに掲載されました。
握力が弱いと骨粗鬆症性の骨折が起こりやすくなることはこれまでにも知られていましたが、どの部位の骨折のリスクが上がるのかは明らかではありませんでした。 そこで、JPOS研究の初回調査で測定した握力とその後に起こった骨折との関係を分析しました。その結果、握力が弱いと骨粗鬆症性骨折全体のリスクは上がっていましたが、部位別に見ると、前腕だけでなく、椎体骨折のリスクが大きく上がっていました。 握力は全身の筋力と正の相関があります。椎体骨折は筋力の低下に強く影響されるのかも知れません。
詳しくは こちら
低骨密度になると動脈硬化が進展しやすいことがわかりました。
これまでの研究で、骨粗鬆症と動脈硬化の関連は指摘されていました。しかし、その多くは断面研究で、低骨密度の人の動脈硬化がそうでない人よりも大きく進展することを示した追跡調査はほとんどありませんでした。そこで、JPOS研究では2006年の10年時追跡調査で動脈硬化の検査として脈波伝達速度検査を導入し、20年次追跡調査までの10年間で動脈硬化の進展度合いを検討しました。その結果、大腿骨近位部骨密度が低いほど、動脈硬化に進展する人が多くなっており、年齢と血圧を調整しても、骨密度1標準偏差低下あたり、44%増加しました。骨粗鬆症と動脈硬化はその発生機序の一部に共通の部分があるかもしれません。もしこの部分に介入できれば、骨粗鬆症と動脈硬化を同時に予防する画期的な対策が発見でいるかも知れません。
詳しくは こちら
筋力は筋量を調整しても骨密度に関連していました。
これまでの研究で、筋力が強いほど骨密度が高いことは知られていました。しかし、それは本当に筋力の強さが関係しているのか、強い筋力を発揮する筋肉の量(重さ)が関係しているのかはわかっていませんでした。そこで、JPOS研究に参加した閉経女性において、筋力と筋量の骨密度への影響を検討したところ、強い筋力は筋量を調整しても高い骨密度と関連することがわかりました。筋量を測定することは簡単ではありませんが、握力などの筋力は簡単に測れます。この研究により、運動等の骨密度への影響のモニタリングは筋量ではなく、筋力を使えば良いことがわかりました。
詳しくは こちら
ビタミンDの血中濃度が低いとその後の骨折が多く起こっていました。
ビタミンDが骨の健康維持に重要であることはよく知られています。たとえば、ビタミンD欠乏は小児ではくる病を起こし、成人では骨軟化症を起こします。しかし、ビタミンD不足で高齢者の骨折のリスクが上がるかどうかは実はよくわかっていませんでした。そこで、1996年のJPOS研究で採取し、保存していた血清中のビタミンD濃度を測定し、その後15年間の骨折リスクとの関連を検討しました。その結果、ビタミンD濃度が10ng/ml未満では30ng/ml以上に比べてその後5年間の非椎体骨折リスクが6.55倍にもなり、20ng/ml未満ではそれ以上に比べて15年たってもなお有意に上昇していました。高齢者では血清中のビタミンD濃度を測定し、骨折予防に活かすべきと考えられました。
詳しくは こちら
海綿骨の微細構造指標Trabecular Bone Score (TBS)が低値の人では椎体骨折が多く起こっていました。
10年間の追跡が完了し、椎体骨折の新規発生状況を把握できた665人について、ベースライン時点での腰椎骨密度測定時の画像をTBS iNsight softwareで再解析してTBS値を求め、そのTBSが椎体骨折の予測に役立つかどうかを検討しました。TBSは年齢、骨密度、既存椎体変形とは独立して椎体骨折リスクを表すことが明らかになりました。これは日本人を対象とする研究では初めての結果で、椎体計測によって診断した椎体骨折をアウトカムにした研究としては世界で初めての結果です。TBSは腰椎骨密度の測定時の画像を再解析して得られますので、あらたな検査をすることなく、骨密度では表現できない海綿骨の構造特性を得ることができ、今後の骨折リスク評価の改善につながるものと期待されます。
詳しくは こちら
ベースライン時点で骨代謝マーカー値が高い人では、その後10年間の椎体骨折が多く発生していました。
ベースライン研究後の10年間に起こった椎体骨折が把握できた522人について、ベースライン時点での骨代謝マーカー値が椎体骨折の予測に役立つかどうかを検討しました。骨代謝マーカーの内、骨型アルカリフォスファターゼ(BAP)と尿中デオキシピリジノリン(DPD)の値が高いと年齢、骨密度、既存椎体変形とは独立して椎体骨折リスクが上がっていることが明らかになりました。骨折リスク評価の改善につながるものと期待されます。
詳しくは こちら
骨折リスク予測モデルFRAXRは日本人女性の実測骨折リスクをよく表すことを報告しました。
WHOの研究グループが開発した骨折リスク予測モデルFRAXが、日本人の骨折リスクを正しく表すかどうかは検証されていませんでした。そこで、10年間の主要骨粗鬆症性骨折の発生状況が把握できている40歳以上の815人について、ベースライン時点でのFRAXによる予測骨折確率と実測骨折確率とを比べました。その結果、FRAXによる骨折リスク予測は実測値とよく一致していました。しかし、FRAXの診断能をROC解析で検討すると、ROC曲線下面積は0.7程度で、なお改良が必要と考えられました。
詳しくは こちら
低骨密度あるいは既存の椎体骨折のある閉経女性では、頸動脈エコー検査で計測した動脈硬化がより早く進んでいました。
骨粗鬆症患者では脳梗塞や心筋梗塞等の動脈硬化性疾患の発生率が高いという報告がありましたので、実際に動脈硬化がおこっているかどうかを頸動脈エコー検査を用いて、10年次調査時に調査しました。その結果、ベースライン調査時に低骨密度であったり、その後に椎体骨折を起こした人ではそれ以外の人より動脈硬化がすすでいることが認められました。骨粗鬆症と動脈硬化というまったく異なる疾患が、何らかの機序でつながっている可能性を示す興味深い結果でありました。
詳しくは こちら
大腿骨近位部構造強度指標値の維持には体重の維持が重要でした。
ベースライン時20歳以上の3地域の受診者で10年間の追跡ができた893人について、大腿骨近位部構造解析(Hip structure analysis, HSA)を行い、構造強度指標の10年間での変化を世界で初めて報告し、さらにその変化に影響する要因を検討しました。その結果、体重が大きく減少した人では構造強度指標はより大きく劣化し、体重を維持することが重要であることがわかりました。
詳しくは こちら
既存椎体変形があるとその後の新規椎体骨折のリスクが約3倍になりました。
すでに脊椎に椎体骨折や椎体変形のある人では、新規の椎体骨折のリスクが高くなることは知られていました。しかし、すでにある骨折や変形にはそれを起こした原因があり、その原因は新たな骨折も起こすでしょう。したがって、既存の骨折や変形は新規骨折の原因ではなく、新規骨折と同様に結果なのかもしれません。そこで、既存骨折や変形のリスク要因を傾向スコアという方法で調整して、新規骨折への影響を検討しました。その結果、調整前は椎体に骨折や変形があると、新規骨折のリスクは5倍ほどでしたが、調整後は3倍程度に低下しました。とは言え、既存骨折や変形はそれ自体が原因となって新規骨折のリスクを3倍にも挙げることが明らかとなり、古い骨折でも放置はできないと考えられました。
詳しくは こちら
習慣的に納豆を高頻度に摂取する閉経女性では大腿骨近位部の骨密度の低下が小さくなっていました。
大腿骨近位部骨折は寝たきりにつながり、死亡のリスクも挙げる重要な骨折です。そのもっとも大きな原因は大腿骨近位部の低骨密度ですが、この骨密度に影響する生活習慣上の要因ははっきりしていませんでした。そこでベースラインから3年間の追跡ができた944人について、ベースライン時点での納豆の摂取頻度と大腿骨頸部骨密度の変化との関係を調べると、納豆摂取頻度の高い人では骨密度の低下は小さかったのです。ところが、このような関連は同じ大豆製品でも豆腐や煮豆には見られませんでした。納豆にあって他の大豆製品にないのは、納豆菌が作り出すビタミンKです。このビタミンKが骨密度の維持に寄与していると考えられました。
詳しくは こちら
ビタミンD受容体遺伝子多型は骨密度やその変化に関連しませんでした。
ビタミンDは骨代謝を制御するホルモンのひとつで、その受容体はビタミンDのシグナルを細胞の核内に伝える入口となっています。このビタミンD受容体遺伝子の変化はビタミンDの骨代謝への影響を変化させる可能性があるので、検討しました。ビタミンD受容体遺伝子のエクソン2にある制限酵素Foc Iによって認識される多型、イントロン8にある制限酵素Apa Iによって認識される多型、エクソン9にある制限酵素Taq Iによって認識される多型、並びにプロモーター領域にあるCdx-2結合領域の多型の解析をしました。いずれも骨密度、あるいはその変化について臨床的、あるいは予防医学的に意味のある影響は認められませんでした。
定量的超音波骨計測で骨粗鬆症をスクリーニングするための多変量診断モデルを提案しました。
定量的超音波骨測定器は骨粗鬆症検診でよく用いられていますが、骨粗鬆症スクリーニングにおける有効性は必ずしも明確ではありませんでした。そこで、骨粗鬆症診断のゴールドスタンダードである2重エネルギーX線吸収法を基準にして診断の一致度を検討しました。超音波指標である伝達速度(SOS)と減衰係数(BUA)はいずれもROC解析で曲線下面積が0.7台でしたが、年齢、体重と組み合わた多変量診断モデルでは0.8を超え、実用に耐えるものとなりました。
詳しくは こちら
骨代謝マーカーが高い骨減少症の女性はより高率に骨粗鬆症に進展しました。
ベースライン時点で骨密度が若年成人の70%以上75%未満の骨減少症の状態にあり、骨代謝マーカーであるオステオカルシン(OC)かクロスラップス(CTX)が高値の人は、3年後に骨粗鬆症に進展する可能性が有意に高いことを見出しました。この結果より、骨密度がこの範囲にあり、OCかCTXが高値の人については、骨粗鬆症に準じて治療の開始を考慮すべきであると考えられました。
詳しくは こちら
閉経早期においては骨代謝マーカー値が高いとその後の骨密度低下が大きくなっていました。
ベースライン研究の対象地の内、3カ所の受診者において、その後3年間と6年間の骨密度変化をベースライン時点での骨代謝マーカーで予測できるかどうかを検討しました。閉経後10年以上の女性でははっきりした傾向は見られませんでしたが、閉経後10年までの女性では骨代謝マーカー値が高いほど、骨密度の低下が大きいことが明らかになりました。骨密度が大きく低下するのは閉経後10年程度です。この間の低下の大きさを予測できれば、低下してしまう前に手を打つことが可能になる重要な知見と考えています。
詳しくは こちら
The JPOS Study事務局JPOS研究
〒569-8686
高槻市大学町2-7
大阪医科薬科大学医学部衛生学・公衆衛生学
TEL 0726-83-1221 内線2651
メール hyg_ph@ompu.ac.jp